La vaccinazione anti-Zoster: una nuova sfida della Sanità Pubblica
Il XXI secolo è caratterizzato dall’incremento della proporzione di persone in età avanzata e l’aspettativa di vita è di circa 80 anni; in questo contesto è appropriato inserire il concetto di “immunizzazione life-course”, in cui il ruolo della vaccinazione è quello di migliorare la salute e il benessere di tutta la popolazione ed il PNPV 2017-2019 ha progressivamente inserito per queste fasce d’ età l’antipneumococcica 23 sierotipi, antipneumococcica 13 sierotipi ed ultima, con avvio dall’anno in corso, la vaccinazione anti zoster.
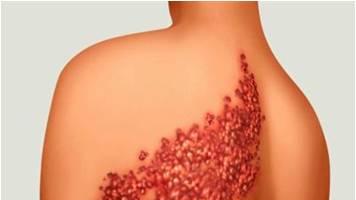
L’incremento della speranza di vita porta all’attenzione la più lunga sopravvivenza di pazienti con malattie croniche quali cardiopatie, broncopneumopatie, patologie metaboliche etc., trattasi di soggetti fragili che, in caso di malattie infettive vaccino-prevenibili, possono più frequentemente presentare complicanze o andare incontro ad uno scompenso della loro patologia di base, la cui gestione clinica, oltre ad essere particolarmente complessa, comporta un importante impegno di risorse umane ed economiche. A ciò va aggiunto il rilevante fenomeno dell’immunosenescenza, associato ad una progressiva riduzione della funzione del sistema immunitario, che non garantisce un’adeguata risposta fisiologica alle malattie infettive e si associa alla riduzione dell’immunità acquisita nell’infanzia. L’importanza di politiche di prevenzione sanitaria focalizzate anche sulla popolazione adulta e anziana è stata riconosciuta dal nuovo Piano Nazionale Prevenzione Vaccinale 2017-2019 che riporta il calendario nazionale delle vaccinazioni offerte attivamente e gratuitamente alla popolazione per tutte le fascia d’età, comprese quelle più avanzate, e contiene capitoli dedicati agli interventi vaccinali destinati a particolari categorie a rischio come quelli per patologia. Tra le nuove vaccinazioni di particolare interesse per la popolazione adulta e anziana un ruolo rilevante è rappresentato dalla vaccinazione anti-Herpes Zoster (HZ), soprattutto in considerazione del burden of disease di questa patologia conosciuta anche con il nome di “Fuoco di Sant’Antonio”. L’HZ è una comune e solitamente dolorosa eruzione vescicolare cutanea causata dalla riattivazione del varicella-zoster virus (VZV) rimasto latente nei gangli sensitivi dei nervi cranici e delle radici dorsali dopo l’infezione primaria acquisita generalmente nell’infanzia sotto forma di varicella; oltre il 95% degli individui immunocompetenti europei di età ≥ 50 anni risultano sierologicamente positivi per VZV e sono, quindi, potenzialmente a rischio di sviluppare l’HZ.
Il VZV può riattivarsi come conseguenza del declino naturale del sistema immunitario che si verifica con l’invecchiamento, così come in presenza di alcune patologie croniche o di terapie immunosoppressive con le quali è stata documentata un’alterata funzionalità del sistema immunitario cellulo-mediato. In Italia l’HZ e le sue complicanze, tra cui la principale è la Nevralgia Posterpetica (PHN), ossia un dolore che persiste per almeno 90 giorni e in alcuni casi per anni, generano un considerevole impatto clinico ed economico; l’incidenza di HZ in Italia è pari a 6,42 casi per 1.000 anni-persona nei soggetti di 50 anni o più, traducendosi in almeno 157.000 nuovi casi di HZ all’anno ed economicamente in un costo annuale pari a €41.2 milioni, tra costi diretti (€28.2 milioni) e indiretti (€13 milioni).
A causa della mancanza di un trattamento efficace la vaccinazione rappresenta ad oggi la migliore strategia per la gestione di questa condizione patologica, soprattutto in quelle fasce di età, come quella anziana, maggiormente a rischio di sviluppare l’HZ e di andare purtroppo incontro alla PHN. Il PNPV raccomanda la vaccinazione anti-HZ con offerta attiva e gratuita per i 65enni, da avviare in tutte le Regioni entro il 2018; la vaccinazione è raccomandata anche per tutti i soggetti di età ≥50 anni definiti a rischio in quanto affetti da condizioni croniche quali BPCO, diabete, patologia cardiovascolare, soggetti destinati a terapia immunosoppressiva o perché candidati alla terapia immunosoppressiva.
L’attuale offerta vaccinale è rappresentata da un vaccino vivo e attenuato contenente VZV, a elevato contenuto antigenico, e approvato in singola dose per la prevenzione dell’HZ e della PHN negli adulti di almeno 50 anni di età.Il vaccino si è dimostrato ben tollerato: le reazioni al sito di iniezione sono state l’evento avverso più frequente tra i soggetti riceventi il vaccino e gli eventi avversi gravi si sono verificati in egual misura nel gruppo dei riceventi vaccino e placebo.
A causa della sua formulazione di vaccino vivo attenuato è controindicato in soggetti con immunodeficienza acquisita, congenita, iatrogena o correlata ad altre malattie, non coprendo dunque l’intera popolazione eleggibile alla vaccinazione anti-HZ indicata dal PNPV. E’ stato sviluppato di recente anche un nuovo vaccino anti-HZ a sub-unità e adiuvato in grado di promuovere una duratura risposta immunitaria umorale e cellulare, già registrato in Europa per la prevenzione dell’HZ e della PHN nei soggetti di età ≥50 anni ed al momento attuale in fase di approvazione in Italia. La schedula vaccinale prevede due dosi da somministrare a distanza di 2-6 mesi; non essendo un vaccino vivo attenuato non presenta alcuna controindicazione di utilizzo negli individui immunocompromessi.
La maggioranza delle reazioni post-vaccinazione sono state di intensità da lieve a moderata e di breve durata. Il dolore è stata la reazione sollecitata più comune.
Pertanto è fondamentale aumentare sia la conoscenza del rischio di questa patologia e delle sue complicanze negli operatori sanitari e nella popolazione in generale, sia la consapevolezza del valore della prevenzione vaccinale per ridurre il rilevante impatto clinico ed economico di questa patologia altamente debilitante.
Il PNPV 2017-2019 indica l’obiettivo di copertura vaccinale per l’HZ che prevede il raggiungimento, nei sessantacinquenni, del 50% con la seguente gradualità: 20% nel 2018, 35% nel 2019 e 50% nel 2020.
Per l’avvio e il successo della campagna di prevenzione, sarà cruciale la sinergia tra tutti gli attori coinvolti nella prevenzione e nella gestione clinica dei soggetti a rischio per il raggiungimento delle coperture vaccinali così come definite nello stesso PNPV.*a cura di Gabriele Mereu
* Responsabile di Area - ASL Cagliari e Distretti



